좌측 결장암에 대한 복강경수술: 임상및 장기 종양학적 결과
Laparoscopic surgery for left-sided colon cancer: Clinical and long-term oncologic outcomes
Article information
Trans Abstract
Purpose
Laparoscopic surgery for left-sided colon cancer is one of the most frequent procedures performed in laparoscopic colorectal surgery. In this study, we analyzed clinical and long-term oncological outcomes of left-sided colon cancer patients who underwent conventional laparoscopic surgery (CLS) and hand-assisted laparoscopic surgery (HALS).
Methods
A total of 172 CLS patients and 72 HALS patients for left-sided colon cancer from July 2001 to December 2011 were included in this study. The collected data included the clinical and oncological outcomes. We analyzed overall survival and disease-free survival by tumor, node, metastasis (TNM) stage.
Results
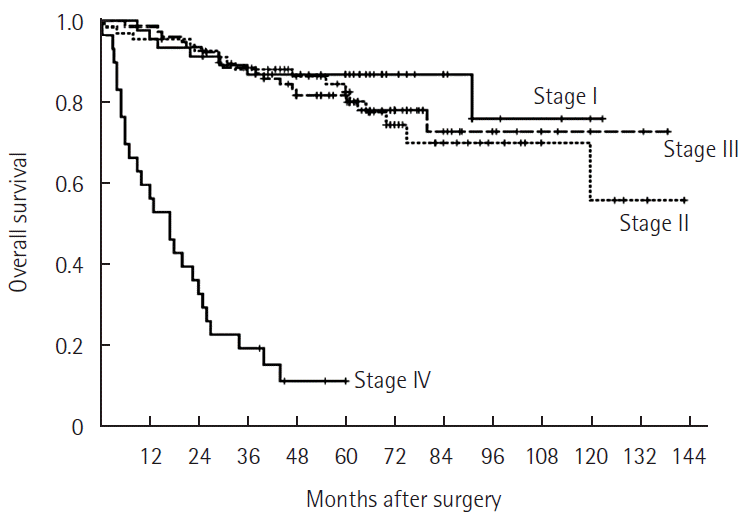
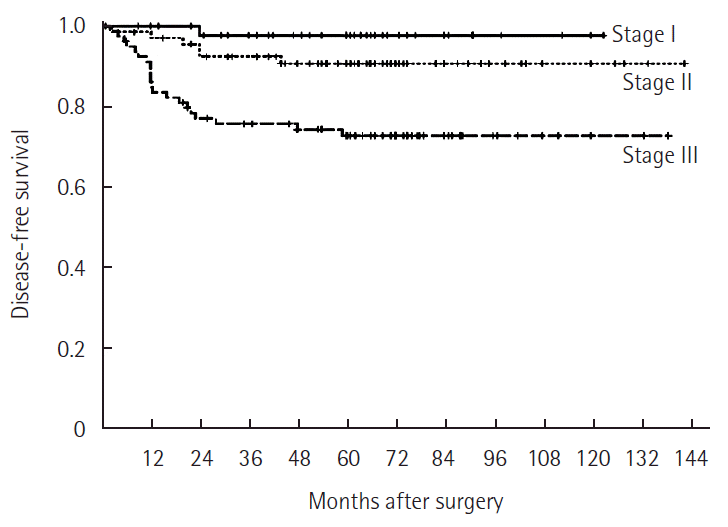
The mean age of the patients was 64 years, and male patients were predominant. The mean follow-up period was 58.1 months. The number of patients that belong in each TNM stage 0, I, II, III, and IV was as follows: 17 (7%), 47 (19.2%), 70 (28.7%), 80 (32.8%), and 30 (12.3%), respectively. Overall 5-year survival rate for TNM stage I, II, III, and IV was 87.1%, 82.8%, 82%, and 12%, respectively. Overall 5-year survival rate for CLS group and HALS group was 90.2% and 66.7%, 86.5% and 77%, 88.7% and 67.4%, and 18.9% and 0%, respectively. Disease-free 5-year survival rate for TNM stage I, II, and III was 97.7%, 90.7%, and 72.8%, respectively. Disease-free 5-year survival rate for CLS group and HALS group was 97.3% and 100%, 100% and 78.8%, and 81% and 55.1%, respectively.
Conclusion
These data show the feasibility and safety of laparoscopic surgery for left-sided colon cancer in terms of long-term oncological outcomes.
서 론
대장암은 서구사회에서 높은 발생률을 보이는 암으로 최근에는 국내에서도 대장암의 발생률이 점차 증가하여 2013년도 보건복지부 조사결과에 따르면 국내 전체 암 발생 중 12.3%를 대장암이 차지한다[1]. 그 중에서도 좌측 결장암은 전체 대장암에서 50%–65%를 차지하고, 장년기와 남성에게서 흔히 발생하며, 우측 결장암에 비해 상대적으로 좋은 예후를 가진다고 보고된다[2]. 좌측 결장암의 가장 중요한 치료는 수술이며, 대부분이 복강경수술로 시행되는데 다수의 연구에서 이에 대한 종양학적 안정성이 입증되었다[3,4]. 좌측 결장암의 복강경수술의 성공 여부는 환자의 성별, 체질량지수(body mass index), tumor, node, metastasis (TNM)병기 등과 밀접하게 관련이 있다고 보고되고 있다[5,6].
본 연구에서는 10년 동안 단일 의료기관에서 좌측 결장암 진단 하에 전통적 복강경수술(conventional laparoscopic surgery)과 손보조복강경수술(hand-assisted laparoscopic surgery)을 시행받은 환자들을 대상으로 좌측 결장암의 임상 및 장기 종양학적 결과에 대하여 알아보고자 하였다.
방 법
2001년 7월부터 2011년 12월까지 을지대학교병원에서 좌측 결장암으로 복강경수술을 받은 244명의 환자들을 대상으로 의무기록과 추적 관찰기록 등을 후향적으로 분석하였다. 본 연구에서 좌측 결장은 원위부 횡행결장, 하행결장, 에스결장으로 정의하였으며, 환자의 TNM병기, 체질량 지수, 종양의 크기 등을 고려하여 환자의 상태에 따라 전통적 복강경수술이나 손보조복강경수술을 시행하였다. 손보조복강경수술의 적응증은 (1) 간전이나 장의 상태를 알기 위해 촉감이 필요한 경우, (2) 병변이 단단히 유착되어 박리를 위해 힘이 필요한 경우, (3) 장폐쇄로 인해 장이 팽창되어 전통적 복강경수술이 힘든 경우, (4) 전결장절제술이나 전결장직장절제술과 같이 시간이 오래 걸리는 경우, (5) 종양의 크기가 5 cm 이상으로 종양이 큰 경우, (6) 체질량지수가 28 kg/m2 이상인 경우, (7) 대동맥이나 하대정맥 주위 림프절 전이가 있는 경우로 정하였다.
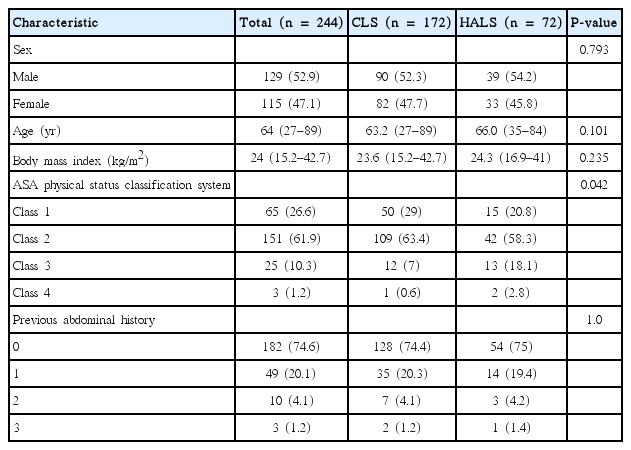
환자들의 의무기록, 추적 관찰기록 및 전화조사를 통하여 수집한 정보는 연령, 성별분포, American Society of Anesthesiologists class, 체질량지수, 수술병력, 복강경수술방법, 수술시간, 전환율, 종양의 위치, TNM병기, 절개창 크기, 방귀가 나오기까지 걸린 기간, 수술 후 식이를 시작하기까지의 기간, 통증조절 기간, 재원기간, 합병증 유무였으며, 병기별 전체생존율과 무병생존율을 분석하였다.
병기에 따른 생존율 비교는 Kaplan-Meier법을 통한 전체생존율을 산출하였으며 Log-rank test로 검정하였다. 연구 종말점은 결장암에 의한 사망으로 하였다. 통계학적 처리방법은 SPSS ver. 17.0(SPSS Inc., Chicago, IL, USA)을 사용하였으며 P값은 0.05 미만인 경우 유의한 차이가 있는 것으로 판정하였다.
결 과
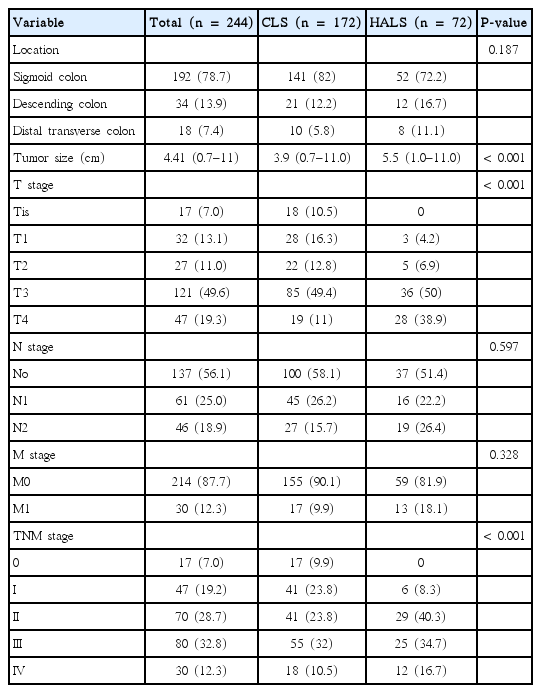
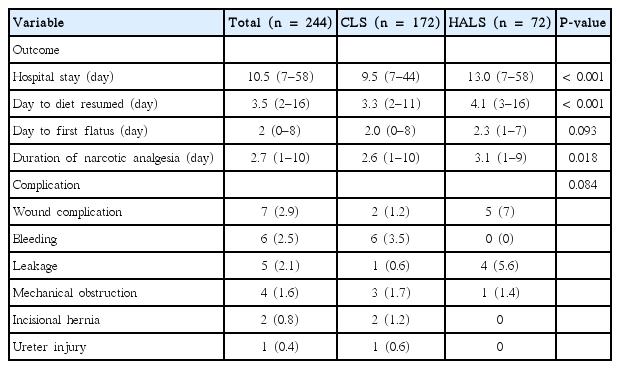
전체 244명의 대상 환자 중 172명(70.5%)에서 전통적 복강경수술을 시행하였고 72명(29.5%)에서 손보조복강경수술을 시행하였다. 남자가 129명(52.9%), 여자 115명(47.1%)이었다. 평균 나이는 64세(범위, 27–89세)로 전통적 복강경수술군과 손보조복강경수술군에서 각각 63.2세, 66세로 양군 간 유의한 차이는 없었다(P=0.793) (Table 1). 평균 수술시간은 전통적 복강경수술에서 248.9분(범위, 50–515분), 손보조복강경수술에서 327.5분(범위, 160–610분)으로 통계적으로 유의한 차이가 있었다(P<0.001) (Table 2). 종양의 위치는 원위부 횡행결장 18예(7.4%), 하행결장 34예(13.9%), 그리고 에스결장 192예(78.7%)이었다(Table 3). 모든 환자는 TNM병기에 따라 분류하였으며, 0기가 17명(7.0%), 1기는 47명(19.2%), 2기는 70명(28.7%), 3기는 80명(32.8%), 4기는 30명(12.3%)이었다. 5년 전체생존율은 1기 87.1%, 2기 82.8%, 3기 82%, 4기 12%이었고(Fig. 1), 전통적 복강경수술군에서 1기 90.2%, 2기 86.5%, 3기 88.7%, 4기 18.9%, 손보조복강경수술군에서 1기 66.7%, 2기 77%, 3기 67.4%, 4기 0%였다(Fig. 2). 5년 무병생존율은 1기 97.7%, 2기 90.7%, 3기 72.8%였고(Fig. 3), 전통적 복강경수술군은 1기 97.3%, 2기 100%, 3기 81%, 손보조복강경수술군은 1기 100%, 2기 78.8%, 3기 55.1%였다(Fig. 4).
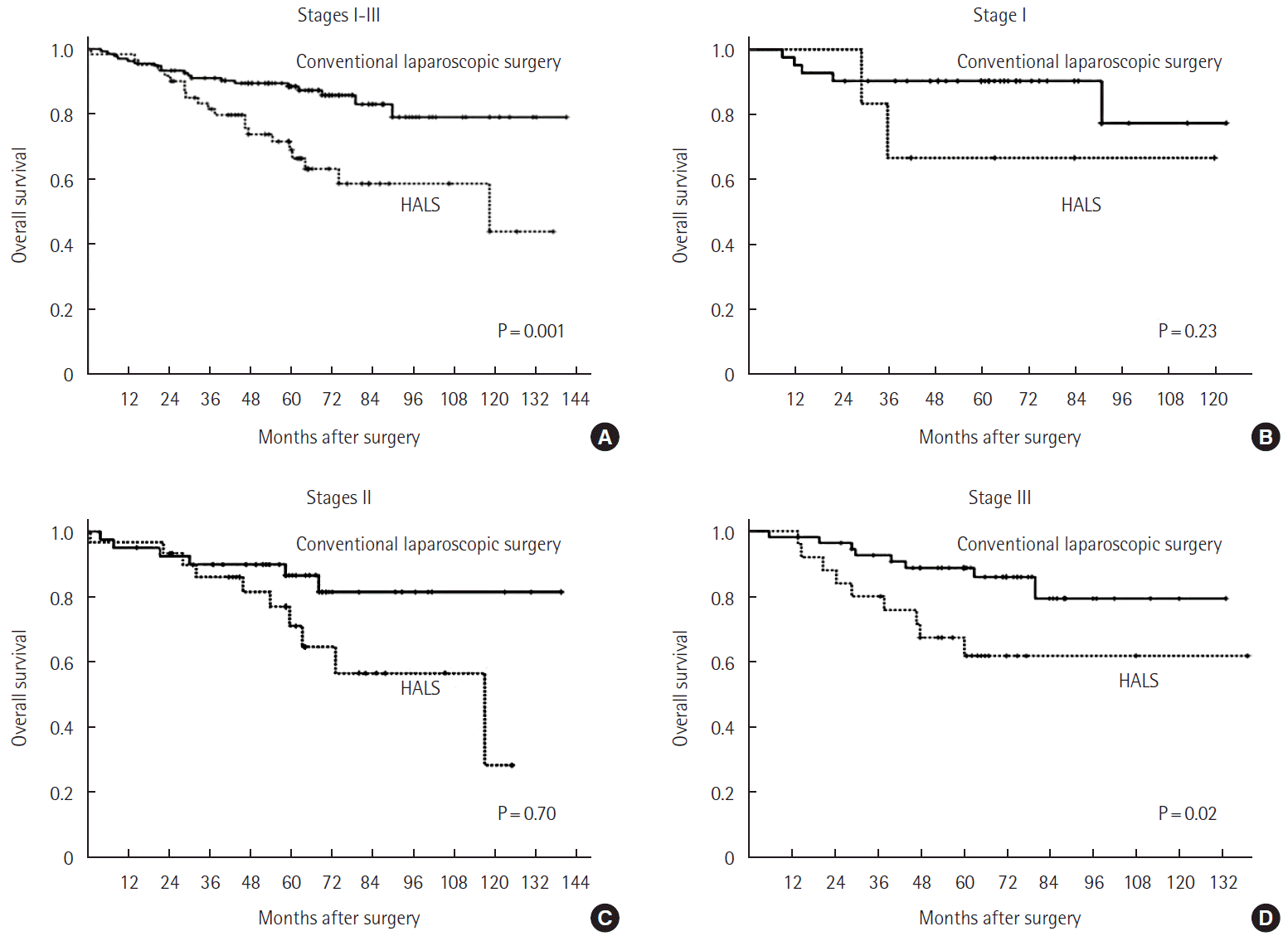
Comparison of the overall survival rate of CLS and HALS group in each TNM stage. CLS, conventional laparoscopic surgery; HALS, hand-assisted laparoscopic surgery; TNM, tumor, node, metastasis.
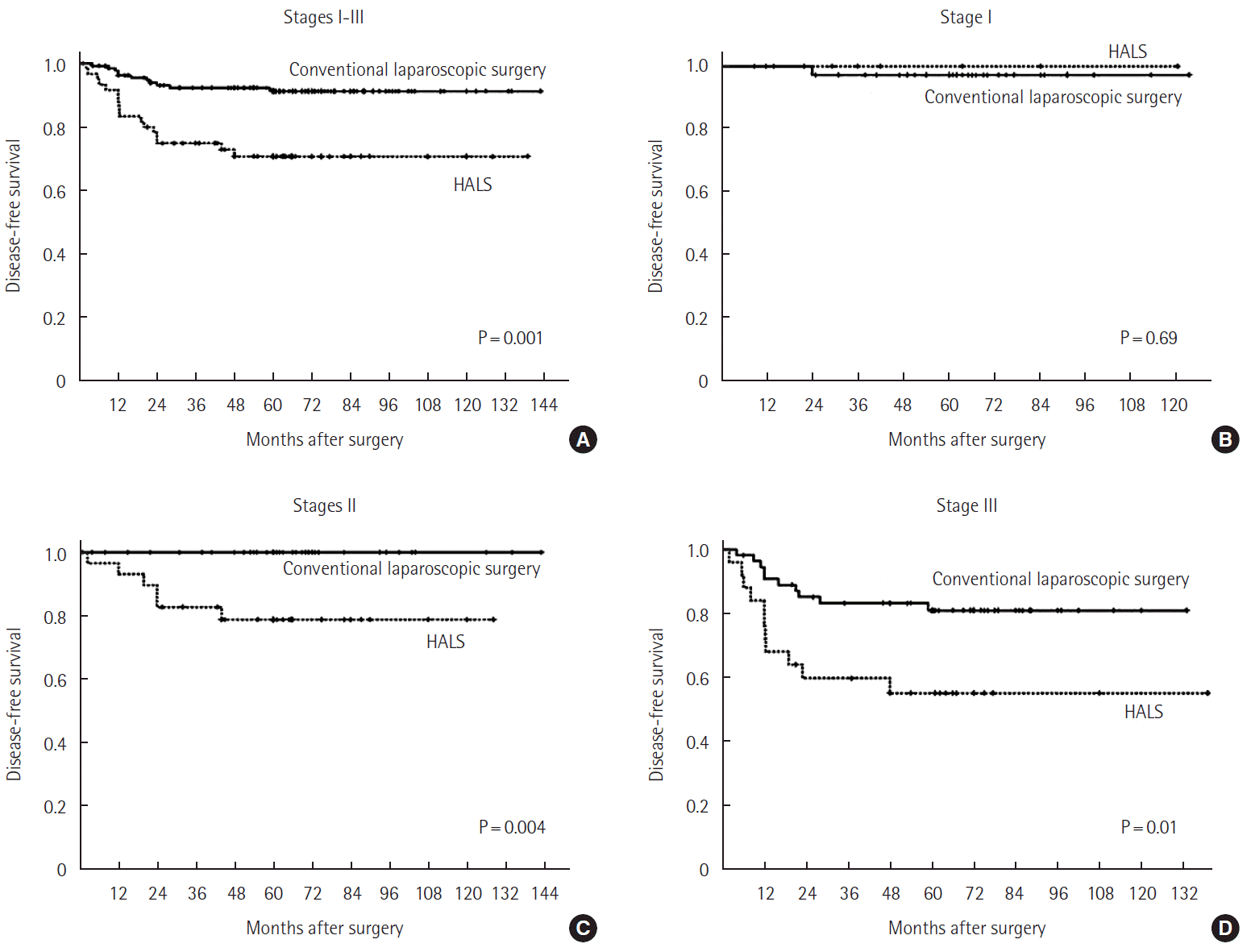
Comparison of the disease-free survival rate of CLS and HALS group in each TNM stage. CLS, conventional laparoscopic surgery; HALS, hand-assisted laparoscopic surgery; TNM, tumor, node, metastasis.
전체 244명의 환자 중 전통적 복강경수술을 받은 환자 15명과 손보조복강경수술을 받은 환자 10명에게서 수술 후 합병증이 발행하였는데 양군 간 합병증 발병 횟수는 통계적으로 유의한 차이가 없었다(P=0.084) (Table 4). 합병증 중에서는 상처합병증이 7예로 가장 많았고, 그 중 손보조복강경수술군에서 5예가 발생하였다. 이외에 수술 후 출혈은 6예에서 발생하였는데 이는 모두 전통적 복강경수술군에서 발생하였다. 문합부누출은 전통적 복강경수술군에서 1예, 손보조복강경수술군에서 4예가 발생하였고 기계적 장폐쇄는 전통적 복강경수술군에서 3예, 손보조복강경수술군에서 1예 발생하였다. 절개창 탈장은 2예 모두 전통적 복강경수술군에서 발생하였으며, 요관손상 1예 또한 전통적 복강경수술군에서만 발생하였다. 그리고 수술로 인한 사망은 없었다.
고 찰
좌측 결장암에 대한 임상적 특징들은 많이 연구되고 있는 추세로 Nawa 등[7]의 연구에 따르면 좌측 결장암의 발생률은 남성이 여성에 비해 약 1.6배 더 많았으며, 좌측 결장암 환자의 평균 연령은 66.6세였다. 본 연구에서도 좌측 결장암이 여성에 비해 남성에서 1.12배 더 많이 발생하였고, 평균 연령은 64세였다. 또한 좌측 결장암 중에서 에스결장암이 가장 많은 빈도를 차지하는데, 연구에 따라 70%–80%로 보고하고 있다[2,8]. 본 연구에서도 에스결장암이 78.7%로 가장 많이 발생하였고, 하행결장 13.9%, 횡행결장이 7.4%로 뒤를 이었다. 조직학적 결과에 있어서 좌측 결장암은 일반적인 대장암에 비해서 상대적으로 낮은 TNM병기를 보여준다는 특징들이 보고되고 있는데, Meguid 등[9]의 연구에서는 종양의 크기가 중앙값 4 cm 정도로 좌측 결장암이 우측 결장암에 비해 상대적으로 작은 크기를 나타내었다고 보고하였다. 그 밖에 좌측 결장암에서 간전이나 폐전이가 빈번하게 나타난다는 보고도 있다[2]. 본 연구에서는 좌측 결장암의 크기는 중앙값이 4.3 cm로 관찰되었고, 총 244명의 환자 중 30명(12.3%)에서 원격전이가 관찰되었다.
복강경 대장절제술은 1991년 처음 보고된 이후 복강경 수술의 종양학적 안정성이 입증되면서 이제 대장암수술의 한 방법으로 인정되었다[3,4]. 특히 좌측 결장암의 복강경수술은 복강경 대장절제술 중에서 가장 많은 빈도를 차지하고 있다[8]. 기존의 연구에서는 좌측 결장암의 복강경수술에 있어서 남성, 높은 병기, 높은 체질량지수가 개복 전환율을 높이거나 수술시간을 길게 만들고, 특히 체질량 지수가 30 kg/m2 이상일때는 통계적으로 유의하게 개복 전환율을 높이는 것으로 알려져 있다[5,10]. 260명의 좌측 결장암 환자를 대상으로 한 Akiyoshi 등[8]의 연구에서는 2예의 개복 전환이 있었고, 각각 큰 종양과 수술 중 출혈이 그 이유였다. 본 연구에서는 244예 중 13예에서 기존의 복강경수술에서 수술방법의 전환이 있었고, 그 원인으로는 종양으로 인한 장폐색이 10예로 가장 많았으며, 이외에 각각 출혈 1예, 장유착 1예, 높은 체질량지수 1예가 있었다. 그 중에서 높은 체질량지수로 전통적 복강경수술에서 손보조복강경수술로 전환된 환자의 체질량지수는 36.8 kg/m2 였다. 복강경수술은 개복수술에 비해 수술이 숙련되는데 걸리는 시간과 수술시간이 길다는 단점을 가지고 있는데[11], 이에 개복수술의 장점과 복강경수술의 장점을 동시에 가지는 손보조복강경수술도 좌측 결장암의 수술에 있어서 하나의 유용한 방법이 될 수 있다. Yun 등[12]의 연구에서는 248명의 좌측 결장암 환자를 대상으로 손보조복강경수술과 전통적 복강경수술을 비교하였는데 평균 수술시간은 손보조복강경수술이 147.6분이고 전통적 복강경수술은 161.3분으로 통계적으로 유의한 차이를 보였다(P=0.004). 본 연구에서는 수술시간이 손보조복강경수술 327.5분, 전통적 복강경수술 248.9분으로 손보조복강경수술군에서 현저히 수술시간이 길었는데 이는 본 연구에서 손보조복강경수술군에서 더 큰 종양의 크기와 더 높은 TNM병기를 가지고 있는 등 전통적 복강경수술로는 시행하기 힘든 경우가 더 많이 포함되었기 때문으로 생각된다.
복강경 대장절제술을 시행하면서 발생하는 가장 흔한 합병증은 상처합병증이다. 기존 연구에서 총 환자의 1%–4%에서 발생하는 것으로 알려져 있으며, 이외에 기계적 장폐색이나 복강내 출혈 등이 발생할 수 있다[8,12]. 본 연구에서도 마찬가지로 상처합병증이 2.9%로 가장 많이 발생하였고, 이외에 출혈, 문합부누출, 기계적 장폐색 등의 합병증이 관찰되었다.
2004년 O’Connell 등[13]의 대규모 연구에서 대장암의 5년 생존율은 65.2%로 보고되었는데, 1기에서는 93.2%로 관찰되었고, 2기에서 82.5%, 3기에서 59.5%, 4기에서 8.1%였으며, 특히 2기는 3기에 비하여 통계적으로 유의하게 높은 결과를 갖는다고 보고하였다(P<0.001). 그리고 최근 좌측 결장암을 대상으로 하는 연구들에서 좌측 결장암의 5년 생존율은 71%–89%로 보고하고 있다[14,15]. 본 연구에서는 12년간의 결과를 토대로 TNM병기에 따른 5년 전체생존율은 전통적 복강경수술군에서 1기 90.2%, 2기 86.5%, 3기 88.7%, 4기 18.9%였고 손보조복강경수술군에서 1기 66.7%, 2기 77%, 3기 67.4%, 4기 0%였다. 손보조복강경수술군에서 1기의 생존율이 비교적 낮았던 이유는 총 환자 수 6명에서 2명이 사망하였고 이중 1명은 폐렴, 1명은 수술 후 생긴 원발성 폐암으로 사망하여 대장암과는 관련이 없는 사망이었기 때문이다. Moritani 등[15]의 연구에서는 무병생존율이 전체생존율에 비하여 암의 전이 잠재력을 알아보는데 있어서 더 유리하고, 예후와 관련되어 있다고 주장하였으며, 이 연구에서의 좌측 결장암의 5년 무병생존율은 89.4%였다. 본 연구에서의 5년 무병생존율은 전통적 복강경수술 그룹에서 1기 97.3%, 2기 100%, 3기 81%였고, 손보조복강경수술 그룹에서 1기 100%, 2기 78.8%, 3기 55.1%였고 복강경수술을 시행하였음에도 무병생존율이 높음을 알수있었다.
결론적으로 본 연구의 결과는 좌측 결장암에 있어서 복강경수술의 장기 종양학적 이점과 안정성을 보여주었으며, 환자의 병기가 높거나 체질량지수가 높아서 전통적인 복강경수술을 적용하기 힘들 경우에 손보조복강경수술을 시행하는 것도 하나의 대안이 될 수 있으며, 향후 이에 대한 추가적인 전향적 무작위 비교 연구가 필요할 것으로 생각한다.
Notes
No potential conflict of interest relevant to this article was reported.