유방암에 대한 새로운 AJCC 병기 분류법의 타당성 검증
ABSTRACT
Purpose:
The aim of this study is to verify the feasibility of the 5th, 6th, and 7th editions of AJCC staging system by analyzing the 10-year overall survival (OS) and disease-free survival (DFS) of breast cancer patients according to the each editions of American Joint Committee on Cancer (AJCC) staging system that staged by 5th and 6th editions of AJCC staging system.
Methods:
A total of 419 breast cancer patients were analyzed who had received initial treatment between 1998 and 2003 at Pusan National University Hospital. Patients were restaged using 5th, 6th, and 7th editions of AJCC staging system with retrospective data and 10-year OS and DFS analysis were performed.
Results:
The mean age of patients was 51 years old and the mean follow-up period was 138 months. Ten-year OS was 89.9% and DFS was 88.3%. Ten-year DFS was affected significantly by the tumor size, lymph node metastasis, differentiation of tumor, lymphovascular invasion, HER2 gene and triple negative breast cancer. The stage of breast cancer according to the 5th, 6th, and 7th edition of AJCC staging system and the each T and N stage of breast cancer was statistically significant in 10-year OS and DFS. Although the significance was confirmed between 10-year DFS in each edition, higher significance were found in more recent edition.
Conclusion:
Restaging and predict prognosis based on 7th edition of AJCC staging system would be helpful to patients who had been previously staged based on 5th or 6th system.
Keywords: Breast neoplasm, Stage, Survival rate
서 론
전 세계적으로 유방암은 해마다 백만 명 이상에서 새롭게 진단되고 있는 질환이다. 최근 다양한 치료 방법들이 개발되면서 유방암 환자들의 생존 기간이 매우 길어지고 있으며, 생존자 또한 증가하고 있다[ 1]. 이에 따라 유방암의 병기를 확인하고 예후를 예측하는 것이 더욱 중요하게 되었다. 암의 병기는 객관적인 자료를 바탕으로 정확히 진단되어야 하며, 이는 향후 치료방법이나 예후 등을 예측하는 데 가장 중요한 역할을 하기 때문에 객관적인 평가가 이루어져야 한다[ 2]. 미국의 American Joint Committee on Cancer (AJCC)는 이러한 암 병기의 체계화를 위하여 1977년 1판을 시작으로 2009년 7판에 이르기까지 많은 전문가들의 검토와 토의를 통하여 발표되고 개정되어 오고 있다. 1998년 개정되었던 제5판의 유방암의 AJCC 병기 분류법에 따르면 T병기는 종양의 크기에 따라 분류하였고, N병기는 림프절의 위치에 따라 분류하였다. 유방암 동측의 액와부 림프절 전이만을 N1 또는 N2병기로 분류하였으며, 동측이라 하더라도 쇄골 상부에 위치하는 림프절의 전이는 원격전이인 M1으로 간주하였다[ 3]. 그러나 2002년 개정된 제6판에서는 조금 더 객관적인 근거를 가지고 평가를 하기 위하여 T병기에서 미세침윤암(microinvasive carcinoma)을 T1에 포함시킨다는 정의가 추가되었으며, 병리학적 N병기는 전이된 림프절의 개수에 따라 분류하였고 내유방 림프절과 동측의 쇄골 상부 림프절 전이도 원격전이가 아닌 N병기로 포함하였다[ 4]. 2009년 개정된 제7판은 제6판과 거의 차이가 없었지만, 림프절의 미세침윤을 N1mi로 분류하며 stage I을 IA와 IB로 분류하였다[ 5]. 제5판에서부터 제7판에 이르기까지 개정된 모든 부분들은 유방암의 예후를 조금이라도 더 정확하고 객관적으로 반영할 수 있는 체계로 변화하고 있음을 알 수 있다[ 6]. 저자들은 제5판 AJCC 병기 분류법에 근거하여 분류된 환자들의 유방암 병기를 장기 추적 결과를 바탕으로 현재 사용하고 있는 제7판으로 바꾸어 평가하는 것이 합당한지를 확인하기 위하여 각 개정판에 따른 유방암 환자의 10년 전체생존율과 무병생존율을 비교하였다.
방 법
1998년부터 2003년까지 부산대학교병원에서 유방암으로 진단받고 수술받은 425명 중 유방암 0기와 4기를 제외한 419명을 대상으로 본 연구를 시행하였다. 1998년부터 2002년 6월까지는 제5판 AJCC 병기 분류법에 따라 유방암의 병기가 결정되었고, 2002년 7월부터 2003년까지는 제6판 분류법이 사용되었다. 수술 전 시진 및 촉진, 유방촬영술, 유방초음파 및 유방 magnetic resonance imaging (MRI)을 토대로 임상적인 병기가 평가되었고, 수술 후 최종 조직검사 결과를 바탕으로 병리학적 병기를 결정하였다.
환자의 연령은 50세를 기준으로 두 군으로 나누었고, 환자의 폐경 여부, 유방암의 가족력, 호르몬 치료 유무에 대해서도 각 두 군으로 나누어 각각의 10년 생존율을 비교하였다. 임상병리학적 인자로는 유방암의 크기, 주위 림프절 전이 여부, 종양세포의 특성 및 호르몬 수용체 발현 여부에 대한 분석이 이루어졌으며, 치료인자로는 수술방법 및 항암화학요법 또는 방사선치료 여부에 따라 평가가 시행되었다. 유방암의 병기는 수술 후의 최종 조직검사 결과를 토대로 병기를 확진하였으나, 수술 전 항암화학요법을 시행하고 수술 후의 유방암 병기가 낮게 평가되는 경우에는 수술 전 유방암 병기를 기준으로 유방암 병기를 평가하였다. 모든 환자에 있어 유방암 병기는 진단 당시 사용되고 있는 AJCC 병기 분류법을 기준으로 평가되었고, 결정된 병기는 제5판, 6판, 7판 중 나머지 두 개정판을 기준으로도 재평가되었다.
통계학적 분석은 SPSS ver.16.0 (SPSS Inc., Chicago, IL, USA)을 사용하였고, P값은 0.05 미만인 경우를 유의성이 있는 것으로 정의하였다. 모든 임상병리학적 인자들과 진단 당시의 유방암 병기와 재평가된 유방암 병기에 따른 10년 전체생존율과 무병생존율은 Kaplan-Meier survival analysis에 의하여 유의성이 평가되었다.
결 과
환자들의 평균 연령은 51세, 평균 추적관찰 기간은 138개월이었으며, 10년 전체생존율 및 무병생존율은 각각 89.9%, 88.3%로 확인되었다. 50세를 기준으로 나누었을 때 10년 전체생존율에는 큰 차이가 없었다. 환자의 폐경 유무, 유방암의 가족력, 그리고 호르몬 치료의 과거력은 10년 생존율에 영향을 주지 않는 것으로 나타났다.
그러나, 병리학적 인자들 중 종양의 크기, 림프절 전이 유무, 종양세포의 분화도, 림프혈관계 침윤 유무, HER2 유전자의 발현 유무, 그리고 삼중음성 유방암은 10년 생존율이 통계학적으로 유의하게 연관성이 있는 것으로 나타났다. 수술 방법으로는 유방 보존술이 유방 전절제술에 비하여 유의하게 생존율이 높은 것으로 나타났지만, 유방보존술을 시행한 경우가 373예(89.0%)로 대부분을 차지하는 것으로 확인되었다( Table 1). 제5판, 제6판, 제7판 AJCC 병기 분류법과 유방암의 10년 전체생존율과의 연관성을 비교한 결과 각각의 개정판에 따른 전체 병기들은 10년 생존율에 연관성이 있는 것으로 확인되었다(P <0.001, P< 0.001, P< 0.001). 개정판에 따른 변화가 없는 T병기 역시 10년 생존율과 유의성이 확인되었으며, N병기는 각 개정판마다 조금씩 기준이 달랐으나 역시 제5, 6, 7 모든 개정판에서 10년 생존율과의 연관성이 확인되었다. 각 개정판의 전체 병기, T, N병기와 10년 무병생존율과의 유의성을 확인한 연구에서도 모두 유의성이 있는 것으로 나타났다. 그러나 10년 무병생존율은 제5판 병기분류법에 비하여 제6판, 제7판 병기분류법에 더 영향을 많이 받은 것으로 확인되었으며(P= 0.05 vs. P< 0.001, P< 0.001), 개정판에 따른 변화가 없는 T병기는 P< 0.001로 유의성이 확인되었고 각 개정판의 N stage는 제5판에서 P=0.048, 제6판과 제7판에서 P=0.010으로 유의성이 있는 것으로 나타났다( Table 2). 본 연구에서 유방암 진단 당시 가장 많이 사용되었던 제5판 AJCC 병기 분류법과 가장 최근에 개정된 제7판의 병기 분류법을 비교한 결과에서 각각 IIA기의 2예는 IB기로, 5예의 IIB기와 8예의 IIIA는 IIA기로, 11예의 IIIA기는 IIB로, 그리고 IIIB의 7예는 IIIA기로 병기가 낮게 재평가되었다. 반면에 2예의 IIB기는 IIIA기로 오히려 높게 재평가되었으며, 4예의 IIIA기와 13예의 IIIB기 역시 IIIC기로 높게 재평가되었다( Table 3). 각 개정판에 따른 10년 전체생존율과 무병생존율을 비교해 볼 때 제5판에 비하여 제6판과 제7판에서는 보다 세분화되어 더 균등하게 분포하는 것을 볼 수 있었고, 제6판과 제7판은 큰 변화는 없지만 조금 더 세분화된 것을 확인할 수 있었다( Figs. 1, 2).
고 찰
악성종양에 있어 병기는 질병의 치료를 결정하고, 예후를 예측하는데 가장 중요한 인자이다. 암의 병기를 공통화하기 위하여 AJCC는 1977년 제1판을 시작으로 병기분류법을 체계화하였다. 유방암 역시 각 개정판마다 조금씩의 변화를 보이며 2009년 제7판에까지 이르렀다.
기본적으로 AJCC 병기 분류법은 각 장기의 암 병기에 따른 생존율과 예후를 예측 가능하도록 가장 중요한 인자들을 포함하는 방식으로 결정되어 왔다. 유방암의 경우는 암의 크기를 T병기로, 액와부 또는 국소 림프절의 전이를 N병기로 설정하였고, 동측의 유방과 액와부를 제외한 다른 부위로 암 전이 여부에 따라 M병기를 설정하였다. 2009년 개정된 제7판에 이르기까지 유방암의 분류법은 크게 달라지지 않았지만, N병기와 M병기는 조금씩 꾸준히 변화해 왔다. 1997년 개정된 제5판까지는 전이성 림프절이 어느 위치에 존재하는가에 따라서 N병기 또는 M병기로 달리 진단되었지만, 제6판에서는 N병기를 전이성 림프절의 개수에 따라 분류하였고 동측의 쇄골상부의 림프절에서 전이가 확인되는 경우를 M병기가 아닌 N병기에 포함시켰다. 이에 따라 제5판을 기준으로 병기가 진단되었던 유방암 환자들은 새로운 개정판에 따라 병기가 높아지거나 낮아지는 등 변화들이 발생하게 되었다. 제7판에서는 제6판에서보다 더욱 세분화하여 T와 N병기의 미세침윤암을 하나의 인자로 독립시켰다.
이렇게 병기분류체계가 조금씩 세분화되고 병리학적 진단에 근거를 두며 조금씩 변화한 탓에 환자들의 병리학적 진단 자체에는 변화가 없음에도 불구하고, 병기는 달리 재평가되는 경우가 발생하게 되었다. 저자들은 과연 기존에 결정된 병기를 새로운 개정판을 기준으로 다시 결정하여 재발이나 전이의 위험 정도를 재예측하고 예후를 재평가할 필요가 있는지를 알아보기 위하여 본 연구를 시행하였다. 저자들은 먼저 수집된 자료가 충분히 보편적인지를 판단하기 위하여 각각의 임상병리학적 인자들을 대상으로 10년 생존율에 미치는 영향을 분석하였고 기존에 잘 알려진 예후 인자들이 전체 생존율에 높은 유의성을 보이는 것을 확인할 수 있었다. 이 자료를 바탕으로 제5판, 제6판, 제7판 AJCC 병기 분류법을 기준으로 유방암 병기를 각각 결정하였고, 10년 전체생존율과 무병생존율과의 연관성을 확인하였다. 결론적으로 보았을 때 제5, 6, 7 모든 개정판은 분명히 10년 전체생존율이나 무병생존율을 예측할 수 있는 유의한 인자들임을 확인할 수 있었다. 그러나, 병기가 재설정됨에 따라 10년 전체생존율에는 변화가 없었지만, 10년 무병생존율은 제5판에 비하여 제6판이나 제7판에서 더 높은 유의성을 보였다. 또한 생존 곡선을 비교해 본 결과 제5판에 비하여 제6판과 제7판은 각 병기의 생존율이 더욱 균등하게 분포하는 것을 확인할 수 있었다. 이는 제5판 병기 분류법보다 새로운 제6판이나 제7판의 병기 분류법이 질병의 무병생존율을 더 잘 예측할 수 있음을 의미한다. 따라서 본 연구의 결과를 고려해 볼 때 제5판을 기준으로 진단된 병기는 질환의 조금 더 객관적이고 정확한 치료 방향과 예후를 판단하기 위하여 제6판이나제7판을 기준으로 재평가될 필요가 있을 것으로 판단된다.
유방암은 매우 다양하고 이질적인 질환이다. 최근 유방 병리학자들은 매우 다양한 분자생물학적 진단명을 보고하고 있으며, 그에 따른 호르몬 요법이나 표적치료도 매우 다양해지고 있다[ 7, 8]. 본 연구에서 제6판과 제7판은 10년 전체생존율이나 무병생존율에 미치는 영향에 큰 차이가 없는 것으로 확인되었다. 이는 병기분류법 자체의 변화가 거의 없었기 때문인 것으로 판단된다. 그러나, 제6판에 비하여 제7판에서는 미세침윤암과 같이 더욱 다양하고 세분화된 병리학적 진단을 포함하고 있기 때문에 질환의 치료 방향이나 예후를 결정하기에 더 도움이 될 것이다[ 9, 10]. 본 연구는 기존에 수집된 자료들을 바탕으로 후향적 분석을 시행한 것이다. 따라서 새로운 치료법에 대한 정보나 괄목할 만한 새로운 지식을 전달할 수는 없지만, 본 연구 결과를 바탕으로 유방암 병기가 각 개정판에 맞추어 재평가된다면 유방암의 높은 생존율만큼이나 길어진 생존 기간 동안 재발이나 전이를 예측할 수 있는 보다 객관적이고 타당한 근거를 제시할 수 있을 것이다. 저자들이 예측해볼 때 향후 개정될 병기분류법은 점차 더 세분화된 분자생물학적 병리소견을 포함할 가능성이 높을 것으로 판단된다. 그러한 새로운 병기 분류법이 발표된다면, 그에 맞추어 병기들은 재평가되어야 할 것이다.
결론적으로, 환자의 생존기간은 매우 연장되고 있으나 생존율이 높아지고 생존기간이 길어진 만큼 재발이나 전이를 경험하게 될 확률은 더욱 높아지게 되었다. 이전 병기분류법으로 진단된 유방암 병기라 하더라도 더 체계적이고 객관적인 근거를 바탕으로 예후를 평가할 수 있도록 새로운 개정판에 맞춘 병기분류법을 따르는 것이 더 타당할 것으로 판단된다.
CONFLICT OF INTEREST
No potential conflict of interest relevant to this article was reported.
REFERENCES
1. Townsend CM Jr, Beauchamp RD, Evers BM, Mattox KL, editors. Sabiston textbook of surgery: the biological basis of modern surgical practice. 19th ed. Philadelphia, PA: Saunders Elsevier; 2012.
2. Woodward WA, Strom EA, Tucker SL, McNeese MD, Perkins GH, Schechter NR, et al. Changes in the 2003 American Joint Committee on Cancer staging for breast cancer dramatically affect stage-specific survival. J Clin Oncol 2003;21:3244-8.   3. Fleming ID, Cooper JS, Henson DE, Hutter RV, Kennedy BJ, Murphy GP, et al. AJCC cancer staging manual. 5th ed. Philadelphia, PA: Lippincott Raven; 1998.
4. Greene FL, Page DL, Fleming ID, Fritz AG, Balch CM, Haller DG, et al. AJCC cancer staging manual. 6th ed. New York: Springer; 2002.
5. Edge S, Byrd DR, Compton CC, Fritz AG, Greene FL, Trotti A, et al. AJCC cancer staging manual. 7th ed. New York: Springer; 2010.
6. Singletary SE, Allred C, Ashley P, Bassett LW, Berry D, Bland KI, et al. Revision of the American Joint Committee on Cancer staging system for breast cancer. J Clin Oncol 2002;20:3628-36.   7. Mohamed A, Krajewski K, Cakar B, Ma CX. Targeted therapy for breast cancer. Am J Pathol 2013;183:1096-112.   8. Palmieri C, Patten DK, Januszewski A, Zucchini G, Howell SJ. Breast cancer: current and future endocrine therapies. Mol Cell Endocrinol 2014;382:695-723.   9. McCready DR, Yong WS, Ng AK, Miller N, Done S, Youngson B. Influence of the new AJCC breast cancer staging system on sentinel lymph node positivity and false-negative rates. J Natl Cancer Inst 2004;96:873-5.   10. Hansen NM, Grube B, Ye X, Turner RR, Brenner RJ, Sim MS, et al. Impact of micrometastases in the sentinel node of patients with invasive breast cancer. J Clin Oncol 2009;27:4679-84.  
Fig. 1.
Ten-year disease-free survival curves of breast cancer staging subgroups. (A) By 5th American Joint Committee on Cancer (AJCC) staging system, (B) by 6th AJCC staging system, and (C) by 7th AJCC staging system. 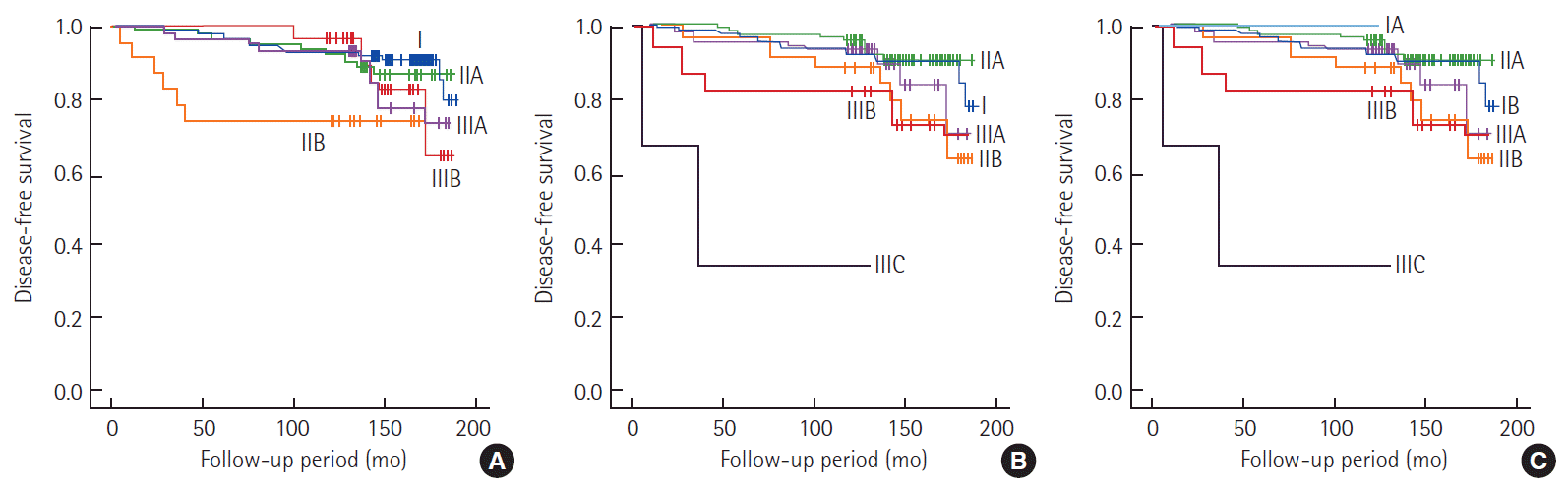
Table 1.
Demographic and univariate survival analysis of breast cancer patients
|
Variable |
|
No. (%) |
10-Years overall survival rate (%) |
Median survival (95% confidence interval) |
P-value |
|
Age (yr) |
≤ 50 |
208 (49.6) |
88.5 |
173.56 (167.49-179.62) |
0.351 |
|
> 50 |
211 (50.4) |
91.5 |
174.22 (170.54-178.90) |
|
|
Postmenopause state |
Negative |
149 (35.9) |
89.1 |
172.95 (167.99-177.90) |
0.596 |
|
Positive |
270 (64.1) |
87.4 |
178.84 (167.41-190.27) |
|
|
Family history |
Negative |
349 (83.3) |
88.9 |
172.76 (167.51-178.01) |
0.534 |
|
Positive |
70 (16.7) |
91.5 |
164.60 (156.79-172.41) |
|
|
Hormone replacement |
Negative |
332 (79.2) |
90.1 |
174.60 (169.75-179.45) |
0.749 |
|
treatment |
Positive |
87 (20.8) |
88.6 |
172.33 (163.43-181.03) |
|
|
Tumor size (cm) |
≤2 |
292 (69.7) |
92.1 |
178.57 (174.34-182.80) |
0.001 |
|
2-5 |
108 (25.8) |
88.0 |
169.01 (159.76-178.26) |
|
|
>5 |
19 (4.5) |
68.4 |
136.16 (103.84-169.47) |
|
|
Regional lymph node |
Negative |
280 (66.8) |
94.0 |
180.54 (176.52-184.56) |
< 0.001 |
|
metastasis |
Positive |
139 (33.2) |
86.1 |
174.73 (170.54-178.92) |
|
|
Degree of differentiation |
Well |
210 (50.1) |
92.4 |
180.13 (170.06-184.20) |
< 0.001 |
|
Moderate |
153 (36.5) |
76.1 |
170.60 (162.49-178.71) |
|
|
Poor |
56 (13.4) |
43.4 |
93.4 (45.05-141.75) |
|
|
Nuclear grade |
1 |
183 (43.7) |
94.4 |
179.89 (174.56-185.22) |
0.058 |
|
2 |
153 (36.5) |
86.9 |
133.85 (127.26-140.45) |
|
|
3 |
83 (19.8) |
85.5 |
129.34 (120.15-138.54) |
|
|
Lymphovascular invasion |
Negative |
354 (84.5) |
91.2 |
176.56 (172.29-180.83) |
0.018 |
|
Positive |
65 (15.5) |
80.0 |
160.26 (143.77-176.75) |
|
|
Perineural invasion |
Negative |
339 (80.9) |
98.11 |
140.46 (135.39-145.52) |
0.143 |
|
Positive |
80 (19.1) |
89.18 |
116.59 (103.86-129.31) |
|
|
Estrogen receptor |
Negative |
212 (50.6) |
87.4 |
170.13 (163.25-177.00) |
0.104 |
|
Positive |
207 (49.4) |
92.0 |
178.54 (173.45-183.64) |
|
|
Progesterone receptor |
Negative |
273 (65.2) |
90.2 |
175.27 (170.12-180.41) |
0.897 |
|
Positive |
146 (34.8) |
89.8 |
172.21 (164.70-179.71) |
|
|
C-erb B2 protein |
Negative |
389 (92.8) |
91.3 |
176.93 (172.95-180.90) |
< 0.001 |
|
Positive |
30 (7.2) |
66.7 |
121.89 (89.61-154.17) |
|
|
Triple negative |
No |
317 (75.7) |
92.8 |
178.08 (173.53-182.63) |
0.004 |
|
Yes |
102 (24.3) |
82.8 |
166.09 (156.80-175.38) |
|
|
Type of surgery |
Mastectomy |
46 (11.0) |
71.7 |
132.87 (113.77-151.97) |
< 0.001 |
|
Breast conserving surgery |
373 (89.0) |
92.2 |
178.59 (174.85-182.34) |
|
|
Adjuvant chemotherapy |
No |
48 (11.5) |
85.4 |
164.83 (149.37-180.30) |
0.253 |
|
Yes |
371 (88.5) |
90.4 |
175.58 (171.24-179.91) |
|
|
Radiotherapy |
No |
108 (25.8) |
88.9 |
173.67 (165.30-182.05) |
0.631 |
|
Yes |
311 (74.2) |
90.5 |
175.18 (170.30-180.06) |
|
Table 2.
Survival distribution by 5th, 6th, and 7th AJCC TNM staging system
|
Stage |
10-Years disease-free survival rate (%)
|
10-Years overall survival rate (%)
|
|
5th |
6th |
7th |
5th |
6th |
7th |
|
IA |
90.78 |
90.24 |
91.18 |
94.63 |
93.14 |
93.60 |
|
IB |
- |
- |
75.00 |
- |
- |
100.00 |
|
IIA |
89.00 |
92.17 |
91.38 |
91.00 |
93.04 |
92.24 |
|
IIB |
80.65 |
77.14 |
77.14 |
80.65 |
85.71 |
85.71 |
|
IIIA |
86.44 |
84.44 |
84.44 |
84.75 |
80.00 |
80.00 |
|
IIIB |
73.91 |
33.33 |
33.33 |
65.22 |
33.33 |
33.33 |
|
IIIC |
- |
75.00 |
75.00 |
- |
68.75 |
66.75 |
Table 3.
Staging migration in 5th and 7th AJCC TNM staging system
|
5th AJCC TNM staging system |
7th AJCC TNM staging system
|
|
0 |
IA |
IB |
IIA |
IIB |
IIIA |
IIIB |
IIIC |
IV |
Total |
|
0 |
4 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
4 |
|
I |
0 |
207 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
207 |
|
IIA |
0 |
0 |
2 |
98 |
0 |
0 |
0 |
0 |
0 |
100 |
|
IIB |
0 |
0 |
0 |
5 |
24 |
2 |
0 |
0 |
0 |
31 |
|
IIIA |
0 |
0 |
0 |
8 |
11 |
36 |
0 |
4 |
0 |
59 |
|
IIIB |
0 |
0 |
0 |
0 |
0 |
7 |
3 |
13 |
0 |
23 |
|
IV |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
2 |
2 |
|
Total |
4 |
207 |
2 |
111 |
35 |
45 |
3 |
17 |
2 |
426 |
|
|






